L'osteoartrosi è una malattia caratterizzata dalla graduale distruzione dell'articolazione dovuta allo sviluppo di alterazioni degenerative nei tessuti. Secondo l'OMS, ogni decimo abitante del pianeta deve affrontare questo problema. Dopo 50 anni il rischio di sviluppare la malattia è intorno al 30% e all'età di 70 anni è dell'80-90%.
Informazione Generale
L'osteoartrosi è un processo cronico a lungo termine che non colpisce solo le articolazioni. Nell'ulteriore corso, i cambiamenti distrofici e degenerativi influenzano anche l'apparato ausiliario. Il paziente deve confrontarsi con un'infiammazione della cartilagine e del tessuto osseo, della capsula articolare e della borsa periarticolare, nonché dei muscoli, dei legamenti e del tessuto sottocutaneo a loro contatto.
Indipendentemente dalla localizzazione, il processo patologico segue un unico schema. Innanzitutto, nello spessore del tessuto, l'equilibrio tra i processi di crescita e distruzione della cartilagine è disturbato e l'equilibrio si sposta a favore della distrofia e dello sviluppo inverso (degenerazione). A questo punto si verificano cambiamenti nella microstruttura della cartilagine che sono impercettibili all'occhio, che portano al suo assottigliamento e screpolature.
Con il progredire della malattia, l'articolazione perde la sua elasticità e diventa più densa. Questo riduce la sua capacità di assorbimento, il tasso di danni ai tessuti aumenta costantemente a causa di vibrazioni e microtraumi durante il movimento. L'assottigliamento dello strato cartilagineo porta alla crescita attiva delle strutture ossee, a seguito della quale compaiono punte e sporgenze sulla superficie liscia dell'articolazione - si sviluppa l'artrosi. I movimenti diventano più limitati e dolorosi. Gli spasmi nei muscoli che circondano l'area interessata si sviluppano, aggravano il dolore e deformano l'arto.
Fasi della malattia
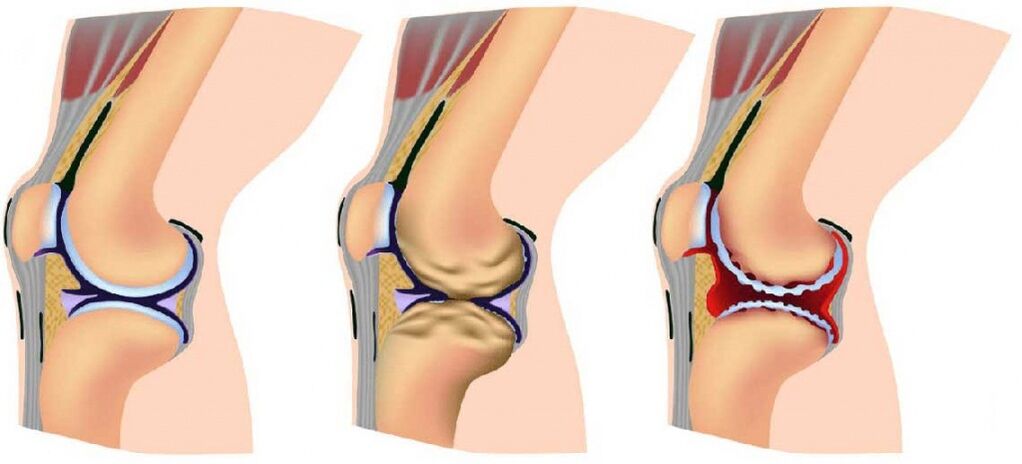
L'osteoartrosi delle articolazioni si sviluppa gradualmente e ci sono tre fasi consecutive che determinano la gravità della malattia:
- Fase 1: la patologia non viene rilevata dai raggi X o dagli ultrasuoni, ma i processi distruttivi sono già iniziati. La composizione del liquido sinoviale cambia, il che significa che il tessuto riceve meno nutrienti e diventa più sensibile. Lo stress eccessivo sulla zona interessata porta a infiammazione (artrite) e dolore.
- La fase 2 è caratterizzata dalla distruzione attiva del tessuto cartilagineo e le spine ossee e le escrescenze compaiono lungo i bordi dell'area articolare (l'area di contatto tra le superfici). A questo punto, il dolore diventa un'abitudine ei processi infiammatori sono più forti o più deboli. Gli spasmi dei muscoli collegati all'articolazione vengono annotati periodicamente;
- Fase 3: le aree di distruzione interessano quasi l'intera superficie della cartilagine, l'area articolare è deformata, l'arto interessato devia dal suo asse; La gamma di movimento diminuisce e i legamenti diventano più deboli e corti.
Alcuni esperti identificano anche lo sviluppo dell'osteoartrite in stadio IV. È caratterizzato da un'immobilità quasi completa dell'articolazione.
Visualizzazioni
A seconda della causa della malattia, viene fatta una distinzione tra artrosi primaria e secondaria. Nel primo caso, la patologia si verifica indipendentemente sullo sfondo dei complessi effetti dei fattori predisponenti. La forma secondaria è una conseguenza di altre malattie ed è suddivisa nei seguenti gruppi:
- Danno articolare da disturbi metabolici o malattie endocrine (gotta, diabete mellito, acromegalia, iperparatiroidismo);
- Distruzione correlata a patologie congenite (morbo di Paget, lussazione congenita dell'anca, scoliosi, emofilia, ecc. );
- artrosi post-traumatica che si è verificata sullo sfondo di fratture, crepe, processi necrotici o interventi chirurgici, nonché a causa delle specificità della professione.
La classificazione più richiesta dell'osteoartrosi, a seconda della localizzazione del processo patologico:
- Gonartrosi: danno al ginocchio, uno dei tipi è l'artrosi femorale del pallet - distruzione dell'articolazione tra femore e rotula;
- Artrosi della caviglia: si verifica in un contesto di carico pesante e lesioni frequenti;
- Artrosi delle caviglie: è più comunemente colpito l'alluce all'incrocio con il piede; La lesione si sviluppa sullo sfondo della gotta o dell'alluce valgo.
- L'artrosi della spalla è caratterizzata da una lesione della spalla e spesso si verifica in giovane età sullo sfondo di una maggiore attività fisica (caricatori, atleti, costruttori);
- Coxartrosi: lesione dell'articolazione dell'anca; Può essere sia unilaterale che bilaterale ed è una delle cause di disabilità più comuni nelle persone sopra i 50 anni;
- Artrosi vertebrale: distruzione dei dischi cartilaginei tra le vertebre, che più spesso colpiscono la colonna cervicale e lombare;
- Artrosi dei polsi: le articolazioni delle dita sono le più colpite, le donne in menopausa sono particolarmente soggette a patologie;
- Artrosi dell'articolazione temporo-mandibolare: si verifica abbastanza raramente, il più delle volte sullo sfondo di un'infiammazione cronica a causa di una falsa conclusione o di una protesi impropria;
- Artrosi del gomito: una forma rara della malattia più comunemente associata a lesioni in quest'area.
Ragioni per lo sviluppo
Il fattore principale nello sviluppo dell'osteoartrosi è la discrepanza tra lo stress sperimentato e la capacità dell'articolazione di resistere a questo stress. Acuto o cronico, questo processo porta inevitabilmente alla distruzione dei tessuti.
L'elenco dei motivi che aumentano il rischio di sviluppare l'artrosi di una localizzazione include:
- Eredità;
- patologia endocrina (diabete mellito);
- Lesioni all'apparato articolare: contusioni, lussazioni, fratture o lacerazioni nelle ossa della sacca articolare, lacerazioni totali o parziali dei legamenti, ferite penetranti;
- carico regolarmente aumentato sulle articolazioni associate al lavoro;
- Obesità;
- Ipotermia;
- malattie infiammatorie posticipate delle articolazioni: artrite acuta, tubercolosi, ecc . ;
- Disturbi del sangue che spesso causano sanguinamento delle articolazioni (emofilia);
- bruschi cambiamenti nel livello degli ormoni (gravidanza, menopausa);
- disturbi circolatori locali dovuti ad aterosclerosi, vene varicose, tromboflebiti, ecc . ;
- Malattie autoimmuni (artrite reumatoide, lupus eritematoso sistemico, ecc. );
- Displasia del tessuto connettivo (patologia congenita, accompagnata, tra le altre cose, da un'eccessiva mobilità articolare);
- patologie congenite del sistema muscolo-scheletrico (piedi piatti, displasia o lussazione congenita dell'articolazione dell'anca, ecc. );
- Età superiore a 45-50 anni (un aumento del rischio è associato a una diminuzione della sintesi del collagene);
- Osteoporosi (perdita ossea);
- avvelenamento cronico del corpo (inclusi sali di metalli pesanti, droghe, alcol);
- interventi chirurgici sulle articolazioni.
Sintomi
I sintomi dell'osteoartrite praticamente non dipendono dalla sua causa e posizione, poiché i cambiamenti nelle articolazioni seguono lo stesso scenario. La malattia si sviluppa gradualmente e inizia a manifestarsi già quando la cartilagine è danneggiata abbastanza seriamente.
Uno dei primi segni di difficoltà è uno scricchiolio nell'area problematica mentre ti muovi. Si verifica più comunemente quando il ginocchio o la spalla sono colpiti. Allo stesso tempo, dopo un lungo periodo di inattività, ad esempio al mattino, una persona può avvertire una leggera diminuzione della mobilità.
Alla domanda su quali sintomi derivassero dall'osteoartrosi, la maggior parte dei pazienti ha espresso dolore per nome. All'inizio insignificante e debole, guadagna gradualmente forza e non consente il normale movimento. A seconda dello stadio e della localizzazione della patologia, una persona può sentire:
- Dolore iniziale: si verificano durante i primi movimenti dopo una prolungata inattività dell'articolazione e sono associati alla formazione di un sottile film di tessuto distrutto sulla superficie della cartilagine; Dopo aver iniziato il lavoro, il film si muove e il disagio scompare.
- Dolore con uno sforzo fisico prolungato (in piedi, camminare, correre, ecc. ): Si verifica a causa di una diminuzione delle proprietà di assorbimento degli urti dell'articolazione;
- Dolore meteorologico: causato da bassa temperatura, umidità, variazioni di pressione atmosferica;
- Dolore notturno: associato a congestione venosa e aumento della pressione sanguigna nelle ossa;
- Blocco articolare: dolore acuto e grave associato a lesioni a un pezzo di cartilagine o osso nella cavità articolare.
Man mano che l'osteoartrosi si sviluppa, i sintomi diventano più evidenti, il paziente nota i seguenti segni:
- un aumento della rigidità mattutina;
- Intensificazione e prolungamento della durata del dolore;
- diminuzione della mobilità;
- Deformazione dell'articolazione dovuta alla crescita ossea;
- Deformazione delle ossa e dei tessuti circostanti: il processo è chiaramente visibile sugli arti e sulle dita, che si curvano notevolmente.
Quando si verifica l'infiammazione, l'area interessata si gonfia, diventa rossa e si sente calda. Quando lo premi, il dolore aumenta bruscamente.

Analisi e diagnosi
L'osteoartrosi viene diagnosticata da un chirurgo ortopedico. Conduce un'indagine dettagliata del paziente al fine di identificare reclami e anamnesi. Il medico chiede in dettaglio i tempi di comparsa dei primi segni e la velocità del loro sviluppo, le lesioni e le malattie subite, nonché la presenza di tali problemi nei parenti.
Un esame del sangue generale può aiutare a identificare il processo infiammatorio che è spesso associato all'osteoartrite.
Il principale metodo diagnostico è la radiografia. I seguenti segni sono chiaramente visibili nella foto:
- Restringimento dello spazio articolare;
- Cambiare i contorni delle ossa a contatto;
- struttura ossea rotta nella zona interessata;
- Crescita ossea (osteofiti);
- Curvatura dell'asse dell'arto o del dito;
- Sublussazione dell'articolazione.
Per una diagnosi più dettagliata, è possibile assegnare:
- Tomografia computerizzata (TC);
- Risonanza magnetica per immagini (MRI);
- Ecografia articolare;
- Artroscopia (esame interno della cavità articolare con una telecamera inserita attraverso una piccola puntura);
- Scintigrafia (valutazione delle condizioni delle ossa e del metabolismo in esse con l'introduzione di radiofarmaci).
Se si sospetta una natura secondaria della malattia, vengono prescritti test appropriati e consultazioni da parte di specialisti stretti.
Trattamento dell'osteoartrosi delle articolazioni
La scelta di un metodo per trattare l'artrosi delle articolazioni dipende dalla causa della malattia, dal suo stadio e dai sintomi. Nell'arsenale dei medici ci sono:
- Farmaco;
- trattamento non farmacologico;
- tecniche chirurgiche.
Inoltre, il paziente deve attenersi a rigorosi adattamenti della dieta e dello stile di vita per ridurre al minimo ulteriori danni alle articolazioni.
Trattamento farmacologico
La prescrizione di farmaci per l'artrosi ha due scopi principali:
- Eliminazione del dolore e dell'infiammazione;
- Ripristino del tessuto cartilagineo o almeno fine di un'ulteriore degenerazione.
Per alleviare le condizioni del paziente, vengono utilizzati diversi tipi di farmaci:
- farmaci antinfiammatori non steroidei sotto forma di compresse, iniezioni, unguenti o supposte; Allevia bene il dolore e l'infiammazione.
- Ormoni (corticosteroidi): indicati per il dolore intenso e di solito vengono iniettati direttamente nella cavità articolare;
- altri analgesici, ad esempio antispastici: aiutano ad alleviare il dolore rilassando i muscoli;
È importante ricordare: tutti i tipi di analgesici vengono utilizzati solo per alleviare le condizioni del paziente. Non influenzano le condizioni della cartilagine e, con un uso prolungato, ne accelerano la distruzione e provocano gravi effetti collaterali.
I principali farmaci per il ripristino delle articolazioni oggi sono i condroprotettori. Contribuiscono alla saturazione della cartilagine con sostanze nutritive, smettono di fare soldi e avviano i processi di crescita cellulare. I fondi hanno effetto solo nelle fasi iniziali e intermedie dello sviluppo della malattia e sono soggetti a un uso regolare a lungo termine.
Per aumentare l'effetto dei condroprotettori, aiutano i farmaci che migliorano la microcircolazione nei tessuti e gli agenti antienzimatici. Il primo fornisce bene all'area interessata ossigeno e sostanze nutritive, mentre il secondo rallenta i processi di distruzione dei tessuti.
La scelta di farmaci specifici, il loro dosaggio e il modo di somministrazione è responsabilità del medico.
Trattamento senza farmaci
Il trattamento non farmacologico include le seguenti tecniche:
- Fisioterapia:
- Terapia ad onde d'urto: distrugge la crescita ossea e stimola il flusso sanguigno attraverso gli ultrasuoni;
- elettromiostimolazione automatizzata: esposizione a impulsi elettrici per stimolare la contrazione muscolare;
- Ultrafonoforesi: esposizione agli ultrasuoni in combinazione con l'uso di farmaci;
- Ozonoterapia: introduzione di una speciale miscela di gas nella capsula articolare;
- Fisioterapia;
- Meccanoterapia: terapia del movimento con simulatori;
- Allungare le articolazioni per alleviare lo stress;
- Massaggio.
chirurgia
Molto spesso, nelle fasi gravi della malattia, è richiesto l'aiuto di un chirurgo. A seconda della localizzazione del processo patologico e del grado di danno, è possibile assegnare quanto segue:
- Puntura: puntura dell'articolazione con rimozione di parte del liquido e somministrazione di farmaci, se indicato
- osteotomia correttiva: rimozione di una parte dell'osso seguita da fissazione con un'angolazione diversa per ridurre lo stress sull'articolazione;
- Endoprotesi: sostituzione di un'articolazione danneggiata con una protesi; utilizzato in casi estremamente avanzati.
Osteoartrite nei bambini
L'osteoartrite è considerata una malattia degli anziani, ma può verificarsi anche nei bambini. Le cause più comuni di patologia sono:
- patologia congenita del tessuto connettivo;
- lesioni gravi;
- Eredità;
- Disturbi metabolici e lavoro delle ghiandole endocrine;
- disturbi ortopedici (piedi piatti, scoliosi, ecc. );
- Obesità.
L'osteoartrosi nei bambini è raramente associata a sintomi gravi: il dolore è intrinsecamente doloroso e la rigidità e le menomazioni funzionali sono praticamente assenti. I cambiamenti degenerativi vengono rilevati utilizzando i raggi X, la risonanza magnetica e gli ultrasuoni. Nel trattamento vengono utilizzati gli stessi mezzi degli adulti. Massima attenzione è riservata alla terapia fisica e alla fisioterapia, in quanto sono particolarmente efficaci in giovane età. Senza trattamento, prima o poi la malattia si svilupperà in uno stadio avanzato con completa perdita di mobilità.
dieta
La dieta è uno dei fattori più importanti nel trattamento dell'osteoartrosi. Se sei in sovrappeso, devi ridurlo per ridurre lo stress sulle articolazioni. In questo caso, viene prescritta una dieta equilibrata con un deficit calorico. Indipendentemente dall'indice di massa corporea, i medici consigliano di arrendersi completamente:
- carboidrati veloci (zucchero, dolci, farina);
- bevande alcoliche;
- Spezie;
- Legumi;
- tè e caffè forti;
- cibi eccessivamente grassi e piccanti.
Cibi in scatola e sottoprodotti, così come il sale, non sono esclusi, ma sono notevolmente limitati. La dieta ideale per l'artrosi comprende:
- carne magra;
- Pesce e frutti di mare;
- Uova;
- Latticini;
- Semi di lino e olio d'oliva;
- Verdura e frutta, molto verde;
- Cereali misurati, tagliatelle di grano duro;
- Prodotti con un alto contenuto di collagene (carne in gelatina, gelatina, gelatina).
profilassi
L'osteoartrosi è più facile da prevenire che da curare. Per mantenere le articolazioni in buona salute per anni, si consiglia:
- condurre uno stile di vita attivo;
- fare regolarmente esercizi e visitare la piscina;
- mangiare bene, consumare abbastanza omega-3 e collagene;
- non superare la norma BMI;
- indossare scarpe comode.
Se la malattia viene diagnosticata in una fase precoce, si consiglia di sottoporsi regolarmente a cure termali, escludendo i fattori di rischio professionali: in piedi prolungato, sollevamento pesi, vibrazioni.
Conseguenze e complicazioni
L'osteoartrosi progredisce molto lentamente. Se vengono soddisfatte le prescrizioni mediche, il corso rallenterà in modo significativo, il che ti consentirà di mantenere la mobilità delle articolazioni per molto più tempo. Le conseguenze irreversibili si sviluppano senza trattamento:
- grave deformità dell'articolazione;
- diminuzione della mobilità fino alla completa perdita (anchilosi);
- Accorciamento dell'arto (con danni al ginocchio o all'articolazione dell'anca);
- Deformazione delle ossa, curvatura degli arti e delle dita.
previsione
La prognosi dell'osteoartrosi dipende dalla forma della malattia, dalla sua estensione e dalla qualità del trattamento. La patologia è una delle cause più comuni di disabilità e, nei casi avanzati, la capacità di muoversi e prendersi cura di sé. Con gravi lesioni delle articolazioni del ginocchio e dell'anca, il paziente riceve il primo o il secondo gruppo di disabilità (a seconda dello stadio e dell'estensione della lesione).















































